李海东医生的科普号
- 精选 眼底是啥?散瞳又是啥?
您做过眼底检查吗?您检查眼底时有散瞳吗?您散瞳后有怕光和视物模糊吗?您有担心散瞳会损伤自己的眼睛吗?今天就让我们聊聊散瞳检查眼底的那些事。问题一:什么是眼底?“眼底”的字面意思是指眼球的底部,在医学上是指玻璃体、视网膜和视神经等结构。简单地说,眼睛是球体,我们平时照镜子能看到的部分是眼球的外表面(严格地说是眼球外表面的前部,而外表面的后部在眼眶里面,我们平时也是看不见的),而看不见的内表面就是眼球的底部,简称“眼底”。打个比方,眼球就是一台高级生物照相机,眼前节(结膜、角膜、晶状体等)就是照相机的镜头,而眼后节(即眼底,玻璃体、视网膜、视神经等)则是照相机的底片。眼睛这台 照相机很特殊,因为若是这个镜头坏了,还有多种方法维修,甚至可以更换(角膜移植等),但若是底片坏了,可就没那么简单,因为人生一次只有一张底片,而且只能修不能换(目前尚无可常规应用的视网膜移植的有效方法)。所以,我们平时要多多为自己的眼底做保养,规律科学进行眼底检查。 问题二:检查眼底为什么要散瞳?眼底检查是指借助专用设备通过眼球的瞳孔来观察其内部结构(玻璃体、视网膜、脉络膜和视神经)的方法。我们眼球一般直径是22-24毫米,而瞳孔直径却只有2-4毫米,可以想象,通过这么小的瞳孔来观察这么大的眼球内部并不容易,而且眼底检查时当一定强度的光源进入眼内,瞳孔会因光刺激而缩小,使进入眼内光线范围也随之缩小,这导致只能看清小部分眼底,明显妨碍对眼底的检查。散大瞳孔(简称“散瞳”)的目的就是通过药物作用使瞳孔散大,好比拉开舞台的幕布,让检查需要照进眼内的照明光增加,以便于详细检查眼底的病变,尤其是高度近视、糖尿病、眼底出血的患者应定期进行散瞳检查眼底,及早发现周边眼底的病变,及时治疗。问题三:散瞳后为什么怕光而且视物模糊?在正常状态下,我们的瞳孔会根据照射来的光线强弱改变直径大小,白天或光线强时,瞳孔缩小减少进光,而黑夜或光线弱时,瞳孔扩大增加进光,这样动态调节进入我们眼内的光线总量,一方面可以在强光时减少进入眼内的光量以保护眼底组织,另一方面可以在弱光时增加进入眼内的光量而保证整体的视觉质量。然而,在散瞳后,瞳孔扩大不仅使进入眼内的光线增加,同时还失去了随光线强弱而缩小放大的能力,所以遇到强光瞳孔也不会缩小,给人一种外界环境“很刺眼”的感觉,也就是散瞳后会出现的怕光现象。另外,在正常状态下,我们眼内的睫状肌也会随着所看物体的远近而调节,以适应视远或视近的不同情况,当眼睛看远处物体时(比如远眺),眼内的睫状肌处于松弛状态,而看近处的物体时(如看书),眼内的睫状肌会调节收缩而使眼睛适应视近的状态。由于散瞳药物在散大瞳孔的同时,还具有睫状肌麻痹的作用,而在睫状肌麻痹后,眼睛看近处物体的调节功能就消失了,所以,在做读书写字等近距离工作时感觉模糊不清。问题四:散瞳对眼睛有危害吗?因为散瞳后会出现怕光和视物模糊的情况,所以,有些人可能会担心散瞳对眼睛有害,其实这是没有必要的。因为散瞳药物的作用是暂时的,快速短效散瞳药物(如托吡卡胺)的作用时间为4-6小时,慢速长效散瞳药物(如阿托品)作用时间是20天左右。不过,虽然散瞳造成的影响是暂时的,但也并不意味着所有的人都能随意散瞳,其实,医生在给患者散瞳前都要严格的评估眼部情况,对于房角狭窄和高眼压的患眼通常不予散瞳,以避免诱发急性眼红胀痛、视力骤降等青光眼发作的危险。另外,用药散瞳前还要综合考虑药物可能带来的副作用,尤其是阿托品药物,极少数患者滴用后可能出现明显的颜面潮红、口渴、发热、头痛、恶心、呕吐、便秘、幻视、痉挛、兴奋、眼睑水肿等症状,这些考虑为阿托品的不良反应,此时应立即停药或咨询医生。总之,散瞳药物是处方药物,用药散瞳更是严格的医疗行为,是否可以安全的散瞳必须经由医生严格评估后才能做出判断,非专业医学人员切勿随便散瞳。
李海东 主治医师 温医大眼视光医院杭州院区 眼底病中心4601人已读 - 眼底病专栏 视网膜脱离是什么?
1、视网膜是什么?眼球是一个球形的密闭器官,眼球壁眼球壁的结构分为三层,从外向内主要分为:外层(角膜和巩膜)、中层(虹膜、睫状体、脉络膜)、内层(视网膜)。视网膜是眼球壁的最内层。眼球的结构和功能与照相机相似。眼球外层(角膜和巩膜)相当于照相机外壳,眼球中层(虹膜、睫状体和脉络膜)相当于照相机暗箱,而眼球内层(视网膜)相当于照相机的胶片底板。视网膜是视觉形成的重要神经组织,包含感光细胞在内的众多功能细胞。视网膜有10层结构,从外向内依次为视网膜色素上皮层、视细胞层(视锥细胞、视杆细胞)、外界膜、外颗粒层、外丛状层、内颗粒层、内丛状层、神经节细胞层、神经纤维层和内界膜,其中内9层组织连接紧密称为视网膜神经上皮层。2、什么是视网膜脱离?视网膜神经上皮层(内9层)与色素上皮层(外1层)分离这就是“视网膜脱离”。视网膜脱离是一种严重眼病,对视觉功能损伤很大,若未能不合理治疗,会致盲!3、视网膜脱离的病因是什么?根据发病原因,可以分为孔源性、牵拉性、渗出性和出血性四类,其中“孔源性”视网膜脱离最多见。孔源性视网膜脱离是指视网膜因出现“裂孔”而造成的视网膜脱离。具体机制是某种原因导致视网膜神经上皮层出现了裂孔(破了个洞),眼球内的液体从裂孔进入视网膜神经上皮层(内9层)的下面,进而使神经上皮层与色素上皮层分开,即视网膜脱离。4、视网膜脱离有哪些症状?在视网膜脱离早期可能闪光感或病理性玻璃体混浊(病理性飞蚊症,详见文末)。若未能及时治疗,则可能出现眼前的黑影遮挡,而且随着视网膜脱离范围的扩大,遮挡黑影也会随之增大。5、视网膜脱离如何治疗?视网膜脱离的主要治疗方法是手术,原理是将视网膜神经上皮(内9层)和色素上皮层(外1层)重新“贴”到一起。试想,若一个球的外皮和内皮脱开了,要将两层皮贴到一起就有两种途径,一是从球的外面用力“压”下去,使外皮与内皮相贴;二是从球里面用力“顶”起来,使内皮与外皮相贴。同样的原理,视网膜脱离的手术也有外路和内路两种方法(视网膜脱离手术,详见文末)。外路手术(巩膜外加压手术),手术中用硅胶材料在眼球外面垫压,这样眼球外壁就会向里突出形成一个“小山丘”,使脱离的视网膜复位。视网膜脱离外路手术适用于简单的视网膜脱离病例。内路手术(玻璃体切除手术),在眼睛上打三个小孔,用纤维手术器械通过三个小孔进入眼球内部,切除眼球内的玻璃体,再以激光封闭裂孔并使脱离的视网膜复位,手术中需要在眼睛里填充气体或硅油以起到“顶”的作用,使脱离的视网膜复位。若眼球内填充的是气体,那么多一段时间气体会被人体吸收,眼球内腔会被机体生成的透明液体(主要是水)代替,若填充的是硅油,那么需要等脱离的视网膜长好后再将硅油通过二次手术取出来。视网膜脱离内路手术适用于复杂的视网膜脱离病例。关于“病理性飞蚊症”,详见我的科普文《“坏蚊子“的巢穴——周边视网膜变性/裂孔》https://www.haodf.com/neirong/wenzhang/9392069505.html关于“视网膜脱离手术”,详见郑斌主任的科普文章https://jiankanghao.haodf.com/11589.html
李海东 主治医师 温医大眼视光医院杭州院区 眼底病中心5936人已读 - 眼底病专栏 神奇的方格表-黄斑自测神器
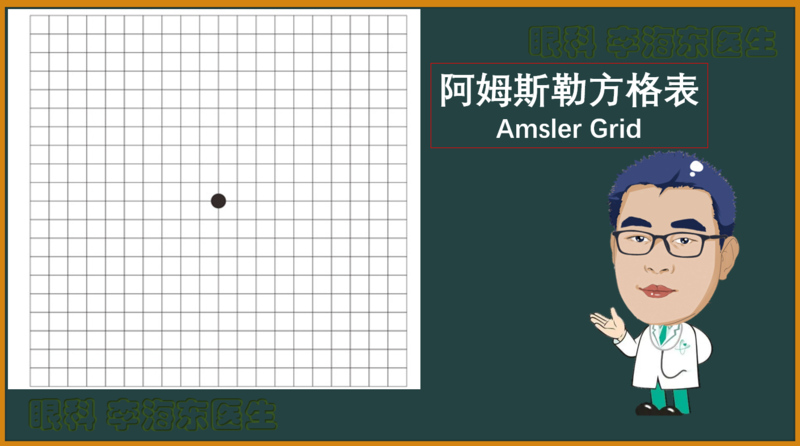
黄斑,视力YYDS(永远的神)!黄斑疾病,对视力损害巨大,要是发现晚了,很可能已无法医治,甚至失明!所以,黄斑疾病一定要早发现、早治疗!可是,我们又不能总去医院检查,那么,有没有黄斑疾病的简单的自我检查方法呢?答案:有!阿姆斯勒方格表(AmslerGrid)。 使用方法:1.如有屈光不正(近视/远视/散光)或老花眼,需佩戴合适的眼镜进行测试。2.把方格表放在眼前30厘米的距离,环境光线亮度合适。3.两眼分开检查,遮挡一只眼睛,用一只眼睛看方格表中心黑点。正常眼睛,可以清晰的看到方格表中的直线和中心点,且方格同样大小。要是发现方格不清晰、直线扭曲/中断/大小不等(视物变形)或者缺失(视野缺损),则提示可能存在眼底疾病,尤其是黄斑疾病,要尽早正规就医!关于“黄斑”知识,详见我的科普文《黄斑-视力YYDS!》https://m.haodf.com/neirong/wenzhang/8506662187.html
 李海东 主治医师 温医大眼视光医院杭州院区 眼底病中心912人已读
李海东 主治医师 温医大眼视光医院杭州院区 眼底病中心912人已读 - 眼底病专栏 激光消灭“坏蚊子”---“病理性”玻璃体混浊(飞蚊症)的激光治疗
要说,“好蚊子”(“生理性”玻璃体混浊),尚可放其一条生路,然而,“坏蚊子”(“病理性”玻璃体混浊),却决不能轻易放过,因为,“好蚊子”最多也就是烦人,而“坏蚊子”却真的是要伤人的!所以,“坏蚊子”必须消灭,而且,关键是要捣毁它们的巢穴!健康的视网膜有两个关键特性,一个是视觉性,即“看东西”,另一个是密闭性,即“防水”。简单的说,眼球里面装的基本都是水,而视网膜作为眼球的最内层,就像一块防水的布料,不能漏水。然而,防水布料经过天长日久的使用,难免会有磨损破裂(即周边部视网膜变性/裂孔),此时,就会有小碎屑掉落漂浮(即病理性玻璃体混浊),再发展,水就会经过破损处漏到布料的下面(即视网膜脱离),造成非常严重的后果(可能致盲)!周边部视网膜变性/裂孔需要视网膜激光光凝来治疗,其原理是通过激光的热效应,使视网膜内层(神经上皮层)与外层(色素上皮层)组织紧密的粘合在一起,进而防止视网膜脱离。激光的过程就像电焊封闭漏水的管道一样,把破损的部位封闭住。注意,视网膜激光光凝术刚做完时,并没有多大保护效果,一般需要2-4周左右才能充分发挥粘连固定的作用。所以,这段时间还是要注意休息,避免剧烈运动,及时就诊复查,必要时需要补充激光。“病理性”飞蚊症,主要危害并不是“坏蚊子”本身,但是“坏蚊子”的巢穴,所以,必须将蚊子老巢彻底封闭才行。虽然视网膜激光光凝术是治疗周边部视网膜变性/裂孔的有效方法,但是激光本身也存在一定的损伤性和风险性。所以,治疗既要及时,但也不能过度,这就需要眼底病专科医生根据患者的具体病情来制定针对性的诊疗方案。关于“病理性玻璃体混浊(飞蚊症)”,详见我的科普文《“坏蚊子“的巢穴——周边视网膜变性、裂孔》https://www.haodf.com/neirong/wenzhang/9392069505.html关于“视网膜脱离”,详见我的科普文《视网膜脱离是什么?》https://www.haodf.com/neirong/wenzhang/8539798575.html
 李海东 主治医师 温医大眼视光医院杭州院区 眼底病中心1040人已读
李海东 主治医师 温医大眼视光医院杭州院区 眼底病中心1040人已读 - 眼底病专栏 激光打晕“好飞蚊”---“生理性”玻璃体混浊(飞蚊症)的激光治疗
“生理性”玻璃体混浊(飞蚊症),指并无实质性眼底病变的单纯性玻璃体混浊,症状一般会在出现后数周/月后减轻/消失,所以,临床上一般无需治疗。虽然这种“好蚊子”并不咬人,但是,在眼前飞来飞去也确实烦人。那么,有没有什么治疗方法呢?答案:有!激光玻璃体消融术。激光玻璃体消融术的原理,是激光聚焦在玻璃体混浊物上,使其爆破粉碎成小颗粒,从而消除飞蚊症状。虽然,激光玻璃体消融术是一种治疗“生理性”飞蚊症的好方法,但是并非包治百病。临床上,对Weiss环、絮状、致密膜状的混浊物效果好,而对细点状、丝状、网状混浊物效果欠佳。当然,“生理性”飞蚊症本身存在再次出现的可能性,就像“好飞蚊”被暂时打晕了,等苏醒了又可能会飞回来。另外,激光治疗也存在一定的风险性。所以,针对“生理性”玻璃体混浊(飞蚊症)是否需要激光消融治疗,还是需要眼底病专科医生根据患者的具体病情来制定针对性的诊疗方案。
 李海东 主治医师 温医大眼视光医院杭州院区 眼底病中心761人已读
李海东 主治医师 温医大眼视光医院杭州院区 眼底病中心761人已读 - 眼底病专栏 “坏蚊子“的巢穴——周边视网膜变性/裂孔
“病理性”飞蚊症,指伴有明确眼底病变(“眼底”是什么?见文末)的玻璃体混浊,虽然临床上仅占飞蚊症的少数,但却要非常重视,因为眼底病变危害极大,必须及时就医治疗,不然可能造成更严重的视觉损害,甚至可能失明!“病理性”玻璃体混浊的病因有很多,最常见的是周边视网膜变性和裂孔。视网膜,按部位可分中央部和周边部。中央部(也称“后极部”)视网膜包括视盘和黄斑(“黄斑”是什么?见文末),周边部视网膜指中央部视网膜以外部分的视网膜。当然,中央部和周边部视网膜只是临床上大致的分法,两者并没有严格的界限。周边视网膜变性和裂孔就是发生在周边部视网膜的常见疾病。周边视网膜变性,指正常的视网膜结构因各种原因(如退行性病变、血管损害或机械性牵拉等)所致的一系列病理性改变,其中最具代表性的是格子样变性,尤其好发于近视眼。正常情况下,健康视网膜贴附于眼球壁内面,而在近视情况下,眼轴长度(眼球前后径)会增长,导致周边部视网膜被拉薄,造成周边部视网膜失去健康状态,即周边视网膜变性。就像一件衣服的布料,本来结实耐用,但因长时间使用或者拉扯造成布料变薄,导致质量下降了。视网膜裂孔,是周边视网膜变性进一步加重,出现视网膜组织发生断裂。就像一件已经快要磨破的衣服,若未及时修补,结果就是衣服被磨出破洞。要是此时还不重视就医,最终可能导致视网膜脱离(“视网膜脱离”是什么,见文末)的严重后果!“病理性”飞蚊症是一只咬人的坏蚊子,而它们的巢穴之一就是周边视网膜变性和裂孔,要想除掉这些有害的坏蚊子,必须要捣毁它们的巢穴才行。那么,如何捣毁“坏蚊子”的巢穴呢?请听下回分解。 关于“眼底”的概念,详见我的科普文《眼底是啥?散瞳又是啥?》https://m.haodf.com/neirong/wenzhang/8440704956.html关于“黄斑”的概念,详见我的科普文《黄斑——视力YYDS!》https://www.haodf.com/neirong/wenzhang/8506662187.html关于“视网膜脱离”,详见我的科普文《视网膜脱离是什么?》https://www.haodf.com/neirong/wenzhang/8539798575.html
 李海东 主治医师 温医大眼视光医院杭州院区 眼底病中心1075人已读
李海东 主治医师 温医大眼视光医院杭州院区 眼底病中心1075人已读 - 眼底病专栏 “好蚊子”的翅膀——玻璃体后脱离和Weiss环
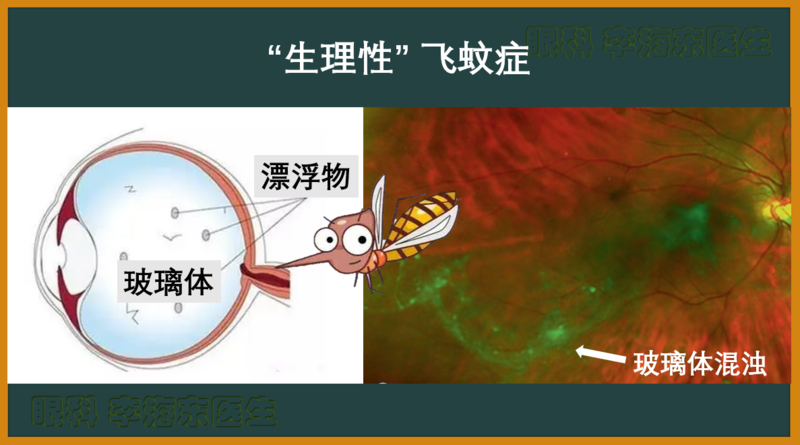
“生理性”飞蚊症,指单纯的玻璃体混浊,并无实质性眼底病变(“眼底”是什么?见文末),从这个角度讲,“生理性”的飞蚊症算是不咬人的“好蚊子”。虽然,这些“好蚊子”并无大碍,但是,在眼前飞来飞去也确实烦人,那么,这些“好蚊子”是怎么飞起来的呢?今天,我们就来讲讲“好蚊子”的“翅膀”——玻璃体后脱离和Weiss环。眼睛中的玻璃体是一个无色、透明、胶冻状的软球体,在成分组成上,玻璃体主要是水(99%)和纤维成分(1%),在空间结构上,玻璃体前部靠近晶状体,后面紧贴着视网膜,生理作用主要是支撑视网膜和眼球壁。玻璃体就像一个透明的“果冻”,在某些情况下(比如年纪/眼轴增长等),这个“果冻”会发生融化,医学上称为“玻璃体液化”,此时,原本紧密连接的玻璃体和视网膜就会逐渐分开,这就是“玻璃体后脱离”(注意不是“视网膜脱离”,见文末)。因为玻璃体和眼底的视盘部位连接的相对比较牢固,当此处发生玻璃体后脱离时,就会掉落一个致密的纤维环形结构,叫做“Weiss环”。玻璃体液化/后脱离/Weiss环,都会使原本透明的玻璃体发生混浊,这些混浊物投影在视网膜上,就是我们看到的“飞蚊症”,打个比方,玻璃体后脱离/Weiss环就像一双“翅膀”让“好蚊子”飞了起来。好在这些“好蚊子”并不咬人,即生理性玻璃体混浊并无明显的视觉功能损害,所以,临床上多以保守观察为主,一般无需治疗。关于“眼底”概念,详见我的科普文《眼底是啥?散瞳又是啥?》https://m.haodf.com/neirong/wenzhang/8440704956.html关于“视网膜脱离”,详见我的科普文《视网膜脱离是什么?》https://www.haodf.com/neirong/wenzhang/8539798575.html
 李海东 主治医师 温医大眼视光医院杭州院区 眼底病中心1889人已读
李海东 主治医师 温医大眼视光医院杭州院区 眼底病中心1889人已读 - 眼底病专栏 “飞蚊症”的那些事
“飞蚊症”,即“玻璃体混浊”,简单来说就像眼前有“小蚊子”在飞啊飞,具体是指眼前有漂浮的小黑影(点状、丝状、网状等),在白色的、明亮的背景下更明显。要说“玻璃体混浊(飞蚊症)”,先要来了解一下“玻璃体”。注意了,眼睛的“玻璃体”可不是“玻璃”做的哦!玻璃体是类似“软”玻璃一样的物质,无色、透明、胶冻状,其成分是纤维网架(1%)和水(99%),可以把“玻璃体”理解为是一个“纤维网架”锁住“水”而形成的软球体。在空间结构上,玻璃体前部靠近晶状体,后面紧贴着视网膜,生理作用主要是支撑视网膜和眼球壁。正常情况下,玻璃体是透明的,但因各种原因(比如年龄增大、高度近视、眼底疾病等),玻璃体会变液化混浊,这时人眼看东西的感觉就像眼前有蚊虫飞舞,也就是“玻璃体混浊”,俗称“飞蚊症”。临床上,玻璃体混浊(飞蚊症)分为生理性和病理性两种。“生理性”玻璃体混浊,临床上占绝大多数,一般是因为玻璃体生理性液化、玻璃体后脱离(注意:不是“视网膜脱离”(详见文末))造成,并无明显的视觉功能损害,所以,一般也无需治疗。就像一座老房子,虽然精心保护,但是时间久了,还是多少会落些灰尘,好在并不影响其房屋的居住作用,因此,也无需太在意。“病理性”玻璃体混浊,虽然临床上占少数,但是却要非常重视,因为这是眼内疾病的表现,比如视网膜裂孔、视网膜脱离、葡萄膜炎、眼底出血等,此时,必须及时就医治疗,不然会造成更严重的视觉损害,甚至可能失明!同样比喻成一座老房子,因为年久失修、保养不当,造成房屋墙皮掉落,必须及时维修,不然可能有房屋倒塌的危险!那么,如何区分飞蚊症是“生理性”还是“病理性”呢?这就需要到医院正规就医,请“眼底病”专科医生给与患者散瞳(详见文末)检查后判断了。关于“散瞳”,详见我的科普文《眼底是啥?散瞳又是啥?》https://www.haodf.com/neirong/wenzhang/8440704956.html关于“视网膜脱离”,详见我的科普文《视网膜脱离是什么?》https://www.haodf.com/neirong/wenzhang/8539798575.html
 李海东 主治医师 温医大眼视光医院杭州院区 眼底病中心885人已读
李海东 主治医师 温医大眼视光医院杭州院区 眼底病中心885人已读 - 眼病科普馆 卯兔年,说“红眼”(3)——结膜出血
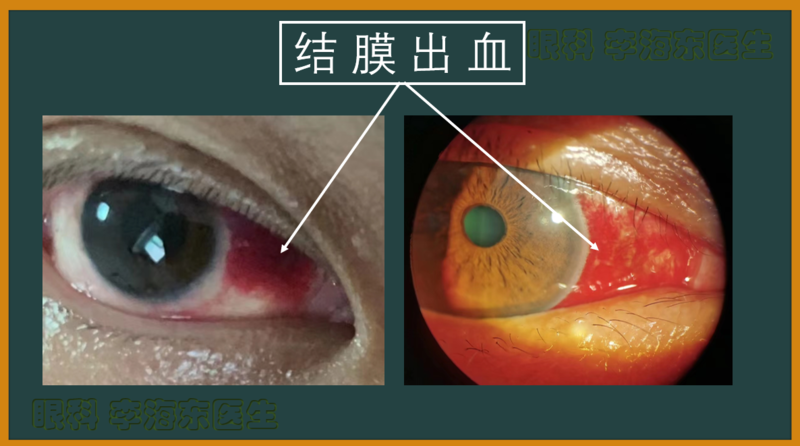
玉兔迎春到,红梅祝福来。前面讲了会传染的“红眼”——结膜炎,也聊了会致盲的“红眼”——虹膜睫状体炎,今天咱们讲讲号称“纸老虎”的“红眼”,那就是:结膜出血。“结膜出血”号称“纸老虎”,是因为有时候看上去的确有点吓人!要讲“结膜出血”,首先要了解“结膜”指的是哪里?结膜,指覆盖在眼球(巩膜)前表面和上下眼睑内面的一层透明的粘膜。位于眼球(巩膜)前表面的部分称为“球结膜”,位于眼睑内面的部分称为“睑结膜”,位于球结膜到睑结膜的反折连接的部分称为“穹隆结膜”,这三部分结膜形成一个以睑裂为开口的囊状间隙,称为“结膜囊”。注意:球结膜不是指“白眼珠(巩膜)”,而是“白眼珠(巩膜)”表面的一层透明的粘膜组织。结膜出血,指的是“球结膜”上的小血管破裂出血,可见于眼部外伤和手术之后,不过,更为常见的是自发性出血。自发性结膜出血的诱发因素很多,可能是身体突然用力诱发,比如锻炼、搬东西、剧烈咳嗽/喷嚏/恶心呕吐、用力解大便等,或者因为全身系统性疾病诱发,比如高血压、糖尿病、动脉硬化、血液病、紫癜等,也可能与使用抗凝药物有关,比如阿司匹林、华法林等。虽然,结膜出血看上去挺吓人,不过,其危害并不大。一般来说,少量的结膜出血,基本上3-5天就能自行吸收,中等量或以上的结膜出血,通常1-2周也基本可以吸收,对人体及视力无明显损害,也正因如此,才将其称为“纸老虎”。当然,如果结膜出血频繁发生,或者出血量较大,还是应该请专科医生正规诊疗以明确相关情况。
 李海东 主治医师 温医大眼视光医院杭州院区 眼底病中心441人已读
李海东 主治医师 温医大眼视光医院杭州院区 眼底病中心441人已读 - 眼病科普馆 卯兔年,说“红眼”(2)——虹膜睫状体炎
卯门生紫气,兔岁报新春。说起眼病“红眼睛”,大家首先想到可能是“小毛病”的结膜炎。其实,临床上有一种“红眼睛”可是“大毛病”,若未能及时正规治疗,可能导致严重后果,那就是“虹膜睫状体炎”。虹膜睫状体炎,即眼睛的“虹膜睫状体”发“炎”了,那么,“虹膜睫状体”又是什么呢?眼睛,即眼球,是一个球体,从外向内有三层结构,最外层是纤维膜(角膜、巩膜)、中间层是葡萄膜、最内层是视网膜,虹膜和睫状体是葡萄膜的前段部分,其中虹膜也就是常说的“黑眼珠”。虹膜睫状体炎,是葡萄膜炎的一种,常见症状有眼红、眼痛、畏光、流泪、视物模糊等。注意:若眼红的同时出现“眼痛”、“视物模糊”等情况,可能已经不是简单的结膜炎,而可能是威胁视力的虹膜睫状体炎!在“虹膜睫状体炎”的临床诊疗中,大家常常被两个医学名词搞晕,那就是“KP”和“虹膜后粘连”。“KP”,是英文keraticprecipitate的缩写,中文翻译是“角膜后沉着物”。正常眼睛没有KP,而当眼部(尤其是眼内部)发生炎症时,眼内(前房)炎性细胞和色素细胞附着在角膜内表面(角膜内皮)上就形成KP。“虹膜后粘连”,指虹膜(俗称“黑眼珠”)与其后面的组织(晶状体)粘连在一起,一般是眼内炎症后出现的并发症,会导致瞳孔变形、不能自由扩大和缩小(相当于照相机的“光圈”卡住了)。虽然轻度的虹膜后粘连对视力影响不大,但是严重的虹膜后粘连会造成畏光、视觉质量下降等明显不适。虹膜睫状体炎,病因十分复杂,可能包括感染性因素、自身免疫因素、创伤等,因此,治疗方法也要根据具体病情决定,比如抗炎症、抗感染等。请大家千万注意:虹膜睫状体炎是一种“大毛病”的“红眼睛”,可能严重损害视力,甚至造成失明,所以一定要及时就医,请专科医生正规诊疗!
 李海东 主治医师 温医大眼视光医院杭州院区 眼底病中心332人已读
李海东 主治医师 温医大眼视光医院杭州院区 眼底病中心332人已读





